
James Cumine Parkinson (1832-1887)
Aunque es una patología conocida (y a menudo confundida con otras) desde la Antigüedad, la primera descripción detallada fue realizada por el médico James Parkinson en las primeras décadas del siglo XIX. Parkinson describió el caso de Wilhelm von Humboldt en su célebre ensayo sobre la «parálisis agitante» (An Essay on the Shaking Palsy), publicado poco antes de retirarse. Su intención era llamar la atención de sus colegas sobre una entidad médica que aún no había sido reconocida como una categoría nosológica independiente. Además, esperaba que su obra estimulara a los grandes anatomistas de la época a localizar la lesión patológica subyacente.
A pesar de que sucesivas generaciones de médicos, encabezadas por Trousseau y Charcot, refinaron y ampliaron la descripción de la enfermedad, el hito fundamental para su comprensión no llegó hasta 1961. En ese año se descubrió que la dopamina (un mensajero químico esencial) estaba notablemente disminuida en el haz nigroestriado.
En este camino de más de 200 años hemos avanzado significativamente en el conocimiento de la etiopatogenia de la enfermedad, aunque aún quedan interrogantes críticos:
- Las vías químicas y moleculares que conducen a la neurodegeneración específica y localizada.
- La comorbilidad implicada en el deterioro cognitivo y en los síntomas axiales y bulbares.
- Determinar de forma definitiva si los cuerpos de Lewy son la causa de la muerte celular o, por el contrario, un intento de las neuronas por protegerse de las toxinas.
Asimismo, hoy somos más conscientes del impacto humano y social en la vida de quienes padecen esta afección. La urgencia por completar este «rompecabezas» es evidente ante las cifras epidemiológicas: se calcula que entre 7 y 10 millones de personas viven con Parkinson en el mundo. Se prevé que esta cifra aumente exponencialmente en los próximos 25 años, alcanzando los 14 millones en 2040, lo que algunos autores ya denominan la «pandemia de Parkinson».
Prolegómenos a 1817: La prehistoria clínica del Parkinson
Es un error común pensar que las patologías nacen cuando se nombran. Como bien sugirió el propio James Parkinson, la entidad clínica a acompañado a la humanidad desde tiempos inmemoriales, oculta bajo diversas nomenclaturas o expresiones artísticas mucho antes de su sistematización en el siglo XIX.
Ya en los textos sánscritos de la medicina ayurvédica, como el Charaka Samhita, se identificaron afecciones del sistema nervioso. Destaca la entidad denominada Kampavata (kampa significa temblor), cuya sintomatología —hipocinesia, temblor cefálico y rigidez— guarda una asombrosa analogía con el Parkinson moderno. Resulta fascinante que en la literatura védica (2000-1500 a.e.c.) se recomendara el uso de la leguminosa Mucuna pruriens (Atmagupta) para tratar a individuos temblorosos; hoy sabemos que esta planta contiene levodopa de forma natural, lo que constituye un hito de farmacología intuitiva.

Semillas de Mucuna pruriens, cuyo polvo contiene cantidades apreciables de Levodopa.
Existen, asimismo, referencias compatibles en la medicina tradicional china, en tablillas mesopotámicas y en diversos pasajes bíblicos, donde se describen estados de fragilidad y temblor que hoy categorizaríamos dentro del espectro parkinsoniano.
En la tradición grecorromana, Hipócrates ya mencionaba el temblor de reposo. No obstante, es Galeno quien, en su opúsculo De Tremore, establece una distinción fundamental: diferencia el temblor voluntario (asociado a la acción) del «vital» o involuntario. Galeno atribuía este último a una incapacidad del cuerpo para ejecutar órdenes con fluidez, debido a una supuesta obstrucción en los canales del pneuma.
A medida que la anatomía progresaba, las descripciones se volvieron más analíticas. El anatomista alemán Franciscus de le Boë (Sylvius) refinó la distinción entre el temblor de reposo y el de movimiento, observación que el propio Parkinson citaría siglos después.
Ya en el siglo XVIII, el patólogo Hieronymus David Gaubius documentó con maestría la «marcha apresurada»: esa forma de caminar con pasos cortos y acelerados que el paciente no puede detener voluntariamente, fenómeno que hoy denominamos festinación.
Muy importante fue la figura del húngaro Ferenc Pápai Páriz. En su obra Pax corporis (1690), no solo mencionó el temblor, sino que identificó los cuatro signos cardinales: temblor, rigidez, bradicinesia e instabilidad postural. Aunque Parkinson superaría este trabajo al basarse en una observación clínica sistemática y no meramente teórica, Pápai fue un visionario al proponer el origen de estos síntomas en los fluidos del sistema nervioso central y notar su carácter progresivo en la senectud.
El arte ha sido, a menudo, el primer registro clínico. En El buen samaritano de Rembrandt, observamos personajes cuya postura y fisonomía sugieren rasgos parkinsonianos.

El buen samaritano. 1633. Rembrandt. El personaje asomado a la ventana pudiera tener una enfermedad de Parkinson: con su brazo flexionado en una posición rígida, y su rostro con una expresión de «máscara» o hipomimia.
En el plano personal, es imprescindible citar a Wilhelm von Humboldt. El polímata alemán documentó con precisión científica su propio declive, dejando constancia de su temblor, sus limitaciones motoras y, muy notablemente, de la micrografía (escritura cada vez más pequeña), un signo clínico patognomónico.
Tras la monografía de Parkinson en 1817, la iconografía médica estalló. Las fotografías y esculturas realizadas en el hospital de la Salpêtrière hacia 1892 bajo la tutela de Charcot fueron cruciales para la difusión internacional de la enfermedad.
Todos estos antecedentes demuestran que la enfermedad de Parkinson no es un producto derivado de la Revolución Industrial o de la modernidad, como algunos contemporáneos de la época sugirieron, sino una constante en la historia biológica de nuestra especie que tardó milenios en ser correctamente interpretada.
James Parkinson y su ensayo sobre la parálisis agitante
En 1817, a la edad de 62 años, el médico y boticario londinense James Parkinson publicó un ensayo de 66 páginas sobre una patología conocida en aquel entonces como «parálisis agitante». La obra, titulada simplemente Ensayo sobre la parálisis agitante, se basó en el estudio clínico de seis pacientes varones, todos mayores de 50 años.
Parkinson contaba con una notable trayectoria documentando casos clínicos. A lo largo de su vida, su interés por la investigación le permitió desarrollar una técnica de comunicación clara y didáctica, habilidades que también aplicó en sus escritos sobre educación médica, ciencias naturales y política (disciplina en la que destacó como un reformista radical pero pacifista).
Durante su juventud, Parkinson asistió a las lecciones de John Hunter, célebre cirujano y anatomista escocés, en el Real Colegio de Cirujanos de Londres. En dichas clases se discutían casos clínicos que incluían trastornos del movimiento. Años más tarde, cuando Hunter fue nombrado fellow de la Royal Society, impartió una serie de conferencias sobre motilidad muscular; es probable que fuera en ese entorno donde se despertó el interés definitivo de Parkinson por la parálisis agitante.

Estructura y contenido del ensayo
En el prefacio, Parkinson subraya que la enfermedad no había sido clasificada correctamente. Su objetivo era estimular a anatomistas y médicos a profundizar en su estudio y, sobre todo, a localizar la lesión patológica subyacente, un hallazgo que la medicina tardaría 80 años más en descubrir. El autor reconoce la cronicidad y el carácter progresivo del trastorno, destacando cómo los pacientes son plenamente conscientes de su creciente discapacidad.
- Capítulo I: Definición e historia. Comienza con una descripción magistral, considerada la más brillante de su época:
«Movimiento involuntario tremolante con fuerza muscular disminuida en partes que no están en acción e incluso cuando están apoyadas. Una propensión a inclinar el tronco hacia adelante y pasar del caminar a un paso de carrera. Los sentidos y el intelecto no están afectados».
Aquí enumera síntomas clave: temblor de inicio unilateral que cede con la acción, estreñimiento, alteraciones de la marcha (festinación), disartria (dificultad al hablar), disfagia y sialorrea (exceso de saliva). Describe, además, seis casos: tres evaluados personalmente, uno observado a distancia y dos avistados en la vía pública.
- Capítulo II: Síntomas patognomónicos. Realiza una revisión bibliográfica de lo escrito hasta la fecha y diferencia con precisión los términos para referirse al temblor de reposo y de acción.
- Capítulo III: Diagnóstico diferencial. Distingue el temblor propio de esta enfermedad de otros movimientos involuntarios causados por apoplejía, epilepsia, consumo de alcohol o el simple envejecimiento.
- Capítulo IV: Etiología. Postula que la causa podría localizarse en la parte alta de la médula espinal cervical con una extensión hacia el bulbo raquídeo. Aunque argumenta esta hipótesis con lógica, no aporta pruebas experimentales.
- Capítulo V: Terapéutica. Admite que no existe una cura definitiva y menciona, sin gran convicción, el uso de la sangría como posible tratamiento.
Aunque Parkinson describió de forma magistral los síntomas motores y algunos no motores, omitió o malinterpretó ciertos signos hoy considerados clásicos. Por ejemplo, confundió la bradicinesia (lentitud de movimiento) con debilidad muscular y no mencionó la rigidez. Asimismo, su afirmación de que el intelecto no se veía afectado pudo deberse a las características específicas de los pocos pacientes que analizó.
Tras su publicación en 1817, el ensayo recibió críticas favorables en revistas médicas londinenses. Durante las décadas siguientes, sus colegas continuaron citándolo como la referencia estándar. Sin embargo, no sería hasta la segunda mitad del siglo XIX e inicios del XX cuando la escuela francesa (liderada por figuras como Jean-Martin Charcot) realizaría las contribuciones más significativas para completar el cuadro clínico de lo que hoy conocemos como enfermedad de Parkinson.
Los aportes de Jean-Martin Charcot y la Escuela Francesa
A mediados del siglo XIX, la escuela francesa comenzó a interesarse por el estudio detallado de los pacientes con parálisis agitante. En 1861, Johannes von Oppolzer (en Viena) señaló que los músculos de estos pacientes se encontraban contraídos; esta fue, junto a la de Trousseau, una de las primeras descripciones de la rigidez. James Parkinson no la había mencionado originalmente, probablemente porque sus casos eran descriptivos y no se basaban en una exploración física formal, ya que a principios del siglo XIX aún no existía un examen neurológico exhaustivo.
Trousseau también describió por primera vez cómo evaluar la bradicinesia (lentitud de movimiento). Además, mostró su disconformidad con el término «parálisis agitante» —que en aquella época funcionaba como un «cajón de sastre» para muchos trastornos— al considerar que la parálisis no era realmente una característica de la enfermedad. Asimismo, señaló que el intelecto terminaba por debilitarse, con pérdida de memoria y falta de claridad mental.
En 1871, Jean-Martin Charcot y Alfred Vulpian realizaron una revisión exhaustiva de lo escrito hasta la fecha a partir del ensayo de Parkinson y propusieron formalmente el término «Enfermedad de Parkinson». Su descripción fue minuciosa e incluyó el compromiso de la memoria y la inteligencia.
Uno de los grandes retos de la época era diferenciar y asignar una causa a los distintos tipos de temblor. Charcot estableció que el temblor de reposo era el signo característico de la enfermedad. Además, precisó que, aunque el temblor es un síntoma cardinal, no siempre está presente; de este modo, propuso los dos primeros fenotipos de pacientes:
- Uno con predominio de temblor.
- Otro con predominio de rigidez.
Charcot puntualizó que el temblor cefálico no solía aparecer en esta patología, aunque sí el mandibular y el lingual. También reconoció que la bradicinesia era distinta de la rigidez y que suponía un problema grave para los pacientes. Fue, además, el primero en describir la hipomimia (falta de expresión facial) y la micrografía (escritura pequeña).
Los discípulos de Charcot fueron fundamentales para consolidar estos conocimientos:
- Leopold Ordenstein (1867): Distinguió el temblor del Parkinson del de la esclerosis en placas. Describió tres fases de la enfermedad: prodrómica (síntomas inespecíficos), sintomática (aparición de síntomas cardinales) y postración (marcada por la rigidez y la parálisis).
- Paul de Saint-Léger (1879): Estableció la característica postura flexionada del tronco y los brazos. Su trabajo incluyó una fotografía de cuerpo entero que sirvió de base para el famoso dibujo de William Gowers, facilitando el reconocimiento clínico visual de la enfermedad.
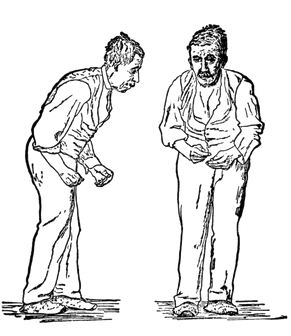
Imagen originalmente publicada en el libro de William Richard Gowers, A Manual of Diseases of the Nervous System (1886). Detalla varios de los signos motores clásicos.
Gracias a la escuela francesa, se empezó a explorar a los pacientes con mayor detalle, detectando signos clave como la rueda dentada. Sin embargo, a pesar de ser el promotor del método anatomoclínico, Charcot no logró hallar una lesión física específica y siguió considerando la enfermedad como una «neurosis» (un trastorno sin lesión patológica conocida). Aun así, su defensa del nombre «enfermedad de Parkinson» lo convirtió en el epónimo más duradero de la neurología.
Inicios de la neuropatología del Parkinson
Aunque es probable que el anatomista francés Félix Vicq d’Azyr describiera la sustancia negra en 1786, la descripción más conocida se atribuye al alemán Samuel Thomas von Soemmering (1778 y 1792). Por ello, desde inicios del siglo XX, se conoce también como locus niger de Soemmering.
En 1865, Jules Bernard Luys identificó el núcleo subtalámico (Núcleo de Luys) y describió la organización de los ganglios basales. Estas estructuras de materia gris, situadas en lo profundo de los hemisferios cerebrales, son fundamentales para el control del movimiento voluntario e incluyen:
- El núcleo caudado y el putamen (que conforman el estriado).
- El globo pálido.
- La sustancia negra (en el tronco encefálico).
- El núcleo subtalámico de Luys.
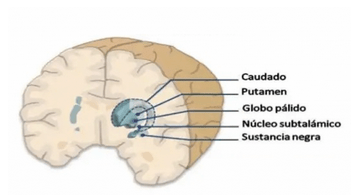
A principios del siglo XX, el conocimiento sobre la sustancia negra avanzó rápidamente. En 1910, Torata Sano la dividió en pars compacta y pars reticulata, mientras que Vladimir Bechterev observó la vía nigroestriada (axones que proyectan hacia el estriado). Finalmente, Eduard Brissaud, sucesor de Charcot, postuló que la sustancia negra controlaba el tono muscular y que su lesión era la causa directa de la enfermedad de Parkinson, aunque durante décadas se siguió sospechando erróneamente del núcleo estriado.
La relevancia de la sustancia negra
La importancia de la sustancia negra cobró vigencia gracias a Konstantin Tretiakoff, médico ruso que, mientras trabajaba en el hospital de la Salpêtrière, centró su tesis doctoral en esta estructura cerebral. En su estudio, publicado en 1919 y basado en el análisis de 54 cerebros, Tretiakoff observó una marcada pérdida de neuronas pigmentadas en la sustancia negra. Además, identificó en algunas de ellas unos cuerpos de inclusión que denominó cuerpos de Lewy, concluyendo que esta región se veía afectada de manera constante en los cuadros de parkinsonismo.
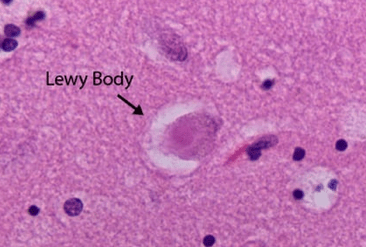
Inicialmente, las autoridades europeas en la enfermedad de Parkinson no coincidieron sobre la relevancia de este hallazgo. Sin embargo, la situación cambió cuando el prestigioso neurólogo James Lhermitte corroboró los resultados del investigador ruso mediante sus propias investigaciones. Aun así, las dudas persistieron hasta 1955, año en que Godwin Greenfield, neuropatólogo del Hospital de Enfermedades Nerviosas de Londres, aceptó plenamente el descubrimiento y lo documentó en su obra. Este hecho representó uno de los grandes hitos neuropatológicos de la enfermedad de Parkinson en la primera mitad del siglo XX. El siguiente paso fundamental sería el descubrimiento de la dopamina y la conexión anatómica entre la sustancia negra y el globo pálido.
Descubrimiento y caracterización de los cuerpos de Lewy
Entre 1910 y 1913, Fritz Lewy inició sus estudios morfológicos sobre el Parkinson mientras trabajaba en la clínica de Alois Alzheimer en Múnich. En 1912, describió unas inclusiones proteicas eosinofílicas en el citoplasma de neuronas de diversas áreas cerebrales, como el núcleo basal de Meynert y el tálamo. Años después, en 1923, amplió su descripción localizándolas en las células con melanina del tronco encefálico. Posteriormente, se comprobó que la afectación principal de la enfermedad ocurre en la pars compacta de la sustancia negra y en el locus coeruleus.
A mediados del siglo XX, Greenfield y Bosanquet realizaron una exhaustiva revisión de la literatura existente y aportaron sus propios casos clínicos, ratificando que la presencia de cuerpos de Lewy y la despigmentación de la sustancia negra (debida a la degeneración neuronal) son hallazgos constantes en los casos típicos de Parkinson.
Evolución del concepto: De lo motor a lo sistémico
Durante las décadas de 1950 y 1960, se descubrió que estas inclusiones también aparecían en personas mayores sin síntomas de parkinsonismo. En 1969, Lysia Forno acuñó el término “cuerpos de Lewy incidentales” y sugirió que estos podrían representar fases preclínicas o tempranas de la patología. Este concepto sentó las bases para entender la fase premotora de la enfermedad.
A mediados de los años 60, la microscopía electrónica reveló que estas inclusiones están compuestas por filamentos anormales. En la década de los 70, investigadores japoneses las identificaron de forma difusa en la corteza cerebral de pacientes con demencia y rigidez, lo que dio lugar al término “enfermedad difusa por cuerpos de Lewy”, reconocida más tarde como un tipo específico de demencia asociada al parkinsonismo.
Avances modernos y nuevos horizontes
En la segunda mitad del siglo XX y principios del XXI, diversos avances transformaron radicalmente el tratamiento y la comprensión de la enfermedad:
- Hitos farmacológicos y quirúrgicos: La introducción de la levodopa supuso el cambio más drástico, mejorando la supervivencia y permitiendo el desarrollo de agonistas dopaminérgicos. Aunque su éxito frenó el auge inicial de la neurocirugía de los años 50, esta resurgió en los 90 para tratar las complicaciones motoras derivadas del tratamiento crónico.
- Estadiaje clínico: Antes de la generalización de la levodopa, Hoehn y Yahr establecieron un sistema de progresión en cinco estadios que todavía se utiliza para determinar el compromiso motor del paciente.
- Investigación genética: El descubrimiento accidental de la droga MPTP permitió crear modelos animales para estudiar los ganglios basales. En el ámbito genético, desde el descubrimiento del primer gen relacionado con la enfermedad a mediados de los 90, se han identificado más de 20 locus y genes asociados, muchos de ellos involucrados en el metabolismo de la proteína alfa-sinucleína (componente principal de los cuerpos de Lewy).
El modelo de Braak
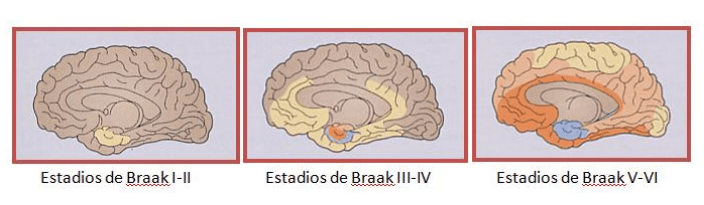
En 2002, Heiko Braak propuso un modelo de progresión que redefinió el Parkinson como una enfermedad sistémica y no meramente motora. Según Braak, la patología asciende desde los estratos bajos del tronco encefálico hasta la corteza cerebral (estadio VI):
- Fases I y II (Premotoras): Afectan a zonas no dopaminérgicas antes de llegar a la sustancia negra, manifestándose con síntomas como hiposmia (pérdida de olfato), estreñimiento, trastornos del sueño REM y depresión.
- Fases III a VI: La sinucleína se extiende a la sustancia negra y finalmente a la corteza cerebral, momento en el que aparecen los síntomas motores típicos.
Referencias principales
García S y cols. Breve reseña histórica de la enfermedad de Parkinson, Med Int Mex 2010;26(4): 350-373.
Gatto E.M. Extensa travesía en la investigación de la enfermedad de Parkinson. Neurol Arg. 2017;9(3): 137-139.
García Ruiz P.J. Prehistoria de la enfermedad de Parkinson. Neurología 2004;19(10): 735-737.
Alonso JR. Historia del cerebro. Ed Guadalmazán. Madrid. 2018: 311-317.
Cosentino C. Enfermedad de Parkinson. Una historia de 200 años. Fondo Editorial Comunicacional. 2022.
Deja un comentario