Antes de 1950, el panorama de la psiquiatría era desolador: entrar en un manicomio representaba, con frecuencia, una sentencia de cadena perpetua. En aquel entonces, la disciplina se enfrentaba a un muro invisible. Las enfermedades mentales se dividían, a grandes rasgos, en dos grupos dramáticos:
La psicosis (esquizofrenia), caracterizadas por alteraciones del pensamiento tan profundas que el individuo perdía todo contacto con la realidad.
Los trastornos del ánimo, principalmente la depresión —una tristeza y desesperanza tan abrumadoras que anulaban el deseo de vivir— y el trastorno bipolar, donde el paciente oscilaba entre ese abismo y la manía, un estado de euforia en el que todo parecía posible.
¿Con qué herramientas terapéuticas se contaba en ese momento? Con muy pocas. Disponíamos del psicoanálisis y otras psicoterapias de largo desarrollo, pero para los casos graves solo se aplicaban métodos heroicos y, a menudo, brutales: la psicocirugía (lobotomías que dejaban a los pacientes como espectros), el electrochoque, el choque insulínico o incluso la inducción de infecciones febriles (malarioterapia). El hospital psiquiátrico no era un centro de curación, sino un lugar de custodia y gritos.

Los primeros psiquiatras probaron todo tipo de experimentos para «ayudar» a sus pacientes, muchos de ellos cuestionables, como por ejemplo «la ducha», que consistía en sorprender a los pacientes con un chorro de agua helada.
A este respecto, la introducción de los psicofármacos puede compararse al descubrimiento de la penicilina: no solo vaciaron los grandes asilos, sino que permitieron que el enfermo mental recuperara su dignidad y su lugar en la comunidad. Se pasó de concebir la locura como un castigo o una ruptura del alma, a entenderla como un desequilibrio de neurotransmisores y receptores. Estas sustancias permitieron que el enfermo mental dejase de ser un paria para convertirse en un paciente con opciones reales de recuperación. Su introducción representa, sin exagerar, uno de los mayores triunfos de la ciencia del siglo XX.
El Litio: El renacimiento de una sal olvidada.
Es curioso cómo la medicina, en ocasiones, redescubre verdades antiguas, y que nuestra primera gran victoria fuera una sal simple. Aunque ya Sorano de Éfeso, en el siglo I e.c., intuía que las aguas alcalinas ayudaban a los maníacos, el litio moderno nace de una observación accidental en un contexto terrible por parte de un médico australiano: John Cade.
Cade, tras observar a prisioneros de guerra en Japón durante la Segunda Guerra Mundial, sospechó que la manía era causada por una toxina metabólica eliminada a través de la orina. Al intentar probar esta hipótesis en cobayas, utilizó urato de litio para aumentar la solubilidad del ácido úrico. El resultado fue inesperado: las cobayas no se intoxicaron, sino que se mostraron extremadamente tranquilas.
En 1949, Cade publicó sus resultados en el Medical Journal of Australia, incidiendo en su eficacia para el tratamiento de la manía y como estabilizador del ánimo. Al ser una sal natural, no era patentable, por lo que la industria farmacéutica le dio la espalda durante dos décadas. A esto contribuyó también su toxicidad inicial, que causó muertes hasta que el desarrollo de la litemia (medición de niveles en sangre) permitió su correcta dosificación. Hoy se considera el gold standard para el trastorno bipolar.
El litio se convirtió en la piedra angular que demostró que la «locura» tenía una base química, favoreciendo el desarrollo de fármacos capaces de interactuar con receptores específicos y modificar la fisiología cerebral.

Hasta 1950, 7-Up, tenía ingrediente clave el citrato de litio, por su efecto para mejorar el estado de ánimo, calmar los nervios y hasta curar las resacas
La Clorpromazina: La «lobotomía química»
Si el litio fue la piedra angular, la clorpromazina fue la auténtica explosión. Todo comenzó en Francia, en los laboratorios Rhône-Poulenc, mientras se buscaban antihistamínicos derivados de las fenotiazinas (utilizadas originalmente como colorantes industriales).
Henri Laborit, cirujano militar, buscaba una forma de prevenir el shock quirúrgico, una grave complicación a la que entonces se atribuía un papel relevante de la histamina. Creó el «cóctel lítico» (prometazina, dolantina y clorpromazina) y observó que los pacientes no solo se enfriaban («hibernación artificial»), sino que entraban en un estado de gran tranquilidad; permanecían despiertos, pero indiferentes al entorno.
«Los pacientes no solo perdían el miedo a la cirugía; entraban en una actitud beatífica, una indiferencia total al dolor y al entorno.» — Notas de Henri Laborit, 1952.
En 1952, los psiquiatras Jean Delay y Pierre Deniker, en el Hospital Saint-Anne de París, probaron la clorpromazina (comercializada como Largactil) como única sustancia farmacológica en pacientes psicóticos. Al ajustar las dosis —comenzando por pequeñas cantidades—, descubrieron que las alucinaciones cesaban y la agitación desaparecía.
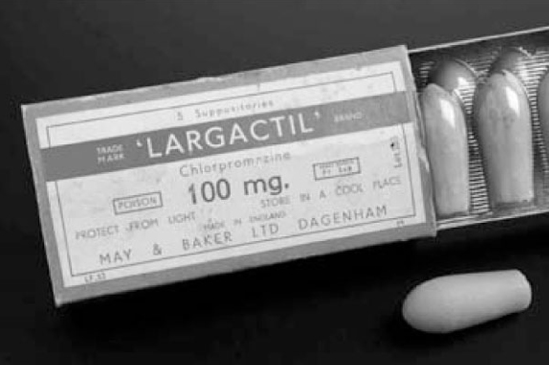
Largactil en supositorios a una dosis considerable. Aparece la palabra “Poison” (veneno) indicando que debía usarse bajo estricta vigilancia médica.
Con este hallazgo el mundo cambió. Por un lado, por su impacto social: las camisas de fuerza fueron sustituidas por fármacos y los gritos en los pasillos cesaron. Por otro lado, su éxito reveló que la psicosis tenía una base química, específicamente ligada a la dopamina. Para 1964, 50 millones de personas en el mundo ya la consumían. Se la denominó «lobotomía química» porque lograba el efecto tranquilizante de la cirugía sin destruir físicamente el cerebro.
La clorpromazina abrió la puerta a los neurolépticos (término que define su capacidad para «tomar el control» del sistema nervioso). En 1954 apareció el Haloperidol, más potente y con una acción más prolongada.
Un avance científico crucial fue marcar el haloperidol y observar que se unía específicamente al receptor D2 de la dopamina, lo que permitió comprender la fisiología de la esquizofrenia. Sin embargo, estos fármacos presentaban efectos secundarios motores (el llamado síndrome neuroléptico).
La gran revolución final llegó en 1960 con la Clozapina. Esta sustancia ya no solo trataba los «síntomas positivos» (alucinaciones), sino que abría una ventana a la recuperación social del paciente, evitando los efectos secundarios motores (temblores) de los fármacos anteriores. Así nace el concepto de «atipicidad»: fármacos que no solo calman, sino que mejoran los síntomas globales de la esquizofrenia con una mayor tolerabilidad motora. En la década de 1980, este grupo de antipsicóticos atípicos terminó de consolidar la esperanza de reintegración social para los pacientes.
Los antidepresivos
A principios del siglo XX, la medicina lidiaba con la melancolía mediante el uso de sustancias que hoy consideraríamos arcaicas: el hidrato de cloral, los barbitúricos, las anfetaminas e incluso el láudano. Estas herramientas no buscaban curar, sino sedar al paciente agitado. Tras la Segunda Guerra Mundial, se probaron compuestos químicos como el ácido láctico o el nitrito malónico, pero los resultados fueron negativos. No fue hasta la década de 1950 cuando el azar y la observación clínica aguda abrieron las puertas a fármacos mas eficaces.
La historia de la iproniazida, el primer inhibidor de la monoaminooxidasa (IMAO), es uno de los ejemplos más fascinantes del hallazgo casual en medicina. En 1951, los laboratorios buscaban desesperadamente una cura para la tuberculosis y sintetizaron la isoniazida y su derivado, la iproniazida.
Al probarse en el Sea View Hospital, los médicos notaron algo inusual: los pacientes infectados no solo mejoraban de su infección pulmonar, sino que se volvían «animosos», casi eufóricos. Este efecto inesperado llevó a investigadores como Nathan Kline y George Crane a probar el fármaco en pacientes con depresión psicótica crónica.
Simultáneamente, la ciencia básica reveló el porqué: E. Albert Zeller descubrió que la iproniazida inhibía la enzima MAO, responsable de degradar neurotransmisores como la serotonina y la norepinefrina. Aunque los IMAO fueron revolucionarios, su uso decayó debido a interacciones peligrosas con alimentos ricos en tiramina, que podían causar crisis hipertensivas letales.
Casi al mismo tiempo, en Suiza, el psiquiatra Roland Kuhn investigaba un compuesto llamado G 22355 (imipramina), buscando originalmente un nuevo antipsicótico similar a la clorpromazina. Kuhn observó que, aunque no era muy eficaz para la esquizofrenia, tenía una potencia antidepresiva superior a cualquier sustancia conocida.
En 1957 presentó sus hallazgos en Zúrich ante una audiencia de apenas doce personas. A pesar del escepticismo inicial, la imipramina (comercializada como Tofranil en 1958) se convirtió en la piedra angular de los antidepresivos tricíclicos (ADT). Su mecanismo, descubierto años después, consistía en bloquear la recaptación de monoaminas en la hendidura sináptica, manteniendo niveles altos de estos transmisores.

Roland Kühn, uno de los padres de la Psicofarmacología
La década de 1970 trajo los antidepresivos de segunda generación, pero la verdadera «revolución» llegó a finales de los 80 con los Inhibidores Selectivos de la Recaptación de Serotonina (ISRS), personificados por el Prozac. Estos fármacos buscaban la misma eficacia que los tricíclicos pero con una afinidad mucho más específica por sus receptores, reduciendo los efectos secundarios.
Actualmente en el arsenal contemporáneo contamos con varias familiar de fármacos, aparte de los ISRS:
Inhibidores de Recaptación de Serotonina y Noradrenalina (IRNS) – Con Acción dual sobre ambos sistemas de neurotransmisión.
Antidepresivos Noradrenérgicos y Serotoninérgicos Específicos (NaSSA) – Con una acción de modulación específica de receptores.
Inhibidores Selectivos y Reversibles de la MAO (RIMA) – Productos derivados de los antiguos IMAOs pero mucho más seguros.
La historia de los antidepresivos como vemos es una transición de la sedación inespecífica a la precisión molecular. Pasamos de «tranquilizantes» derivados de plantas como la Rauwolfia serpentina (reserpina) a moléculas diseñadas para actuar en receptores postsinápticos específicos como los serotoninérgicos.
Ansiolíticos
Hasta mediados de la década de 1950, nuestro arsenal contra la angustia era rudimentario y peligroso, limitado casi exclusivamente a los barbitúricos.
Antes de la revolución farmacológica, el tratamiento de la ansiedad sufría un retraso notable frente a los antipsicóticos o antidepresivos. Esto se debió en gran parte, al predominio de las teorías psicoanalíticas, especialmente en Estados Unidos, que veían en la ansiedad una simple «señal de daño mental» cuyo único abordaje legítimo era la terapia de la palabra. Mientras tanto solo se contaba con los sedantes que, con frecuencia, inducían un sueño profundo o una peligrosa adicción.
Como en otras ocasiones, la historia cambia gracias a la casualidad y a un farmacólogo checo refugiado en Inglaterra: Frank M. Berger. Mientras buscaba un conservante para la penicilina durante la Segunda Guerra Mundial, Berger observó que un compuesto, la mefenesina, producía una relajación muscular sorprendente en animales sin que estos perdieran la conciencia.
Fue Berger quien acuñó el término «tranquilización» en 1946. Sin embargo, la mefenesina tenía una vida media muy corta, lo que obligó a Berger —ya en EE.UU.— a buscar un derivado más estable.
En mayo de 1950, junto al químico B.J. Ludwig, Berger sintetizó el meprobamato (comercializado como Miltown). Este fue el primer fármaco vendido específicamente como ansiolítico, marcando la separación histórica entre los agentes que inducen sueño (hipnóticos) y los que calman la ansiedad.
Su éxito fue masivo; se convirtió en un fenómeno social, e incluso inspiró la famosa canción de los Rolling Stones, Mother’s Little Helper (“Pequeño Ayudante de Mamá”) al retratar a una generación de amas de casa que dependían de esta pastilla para sobrellevar la monotonía y la frustración. Sin embargo, pronto se descubrió que el meprobamato no era tan inocuo como se pensaba, generando tolerancia y somnolencia.

Portada del disco de 1966
El avance definitivo lo realizó Leo H. Sternbach, un químico de origen judío en los laboratorios Hoffmann-La Roche. En un giro del destino, Sternbach decidió retomar unas moléculas que había estudiado veinte años atrás en Polonia. Tras probar 40 compuestos con resultados nulos, un último derivado —el Ro 5-0690— quedó olvidado en un estante durante un año y medio.
Cuando finalmente fue analizado en 1957 por Lowell O. Randall, los resultados fueron abrumadores: era infinitamente superior al meprobamato como relajante muscular y ansiolítico, sin los riesgos de los barbitúricos. Este compuesto se bautizó como clordiazepóxido y salió al mercado en 1960 bajo el nombre de Librium.
A pesar de un inicio clínico accidentado —debido a que se probaron dosis excesivas en pacientes ancianos que acabaron confusos—, Hines reorientó las pruebas demostrando su eficacia en el tratamiento de la ansiedad cotidiana. Poco después, refinando la molécula, nació el diazepam (Valium), una sustancia menos amarga y más potente que consolidó a las benzodiazepinas como la familia de fármacos más relevante en la psiquiatría del siglo XX. Años más tarde, la ciencia descubriría que su magia residía en potenciar el neurotransmisor inhibidor GABA, el freno natural de nuestro sistema nervioso.
Como vemos la historia de los ansiolíticos es el paso de la sedación bruta de los barbitúricos a la modulación sutil de los receptores cerebrales. Una lección de perseverancia, azar y, sobre todo, de la necesidad humana de encontrar la paz mental.
Psicofarmacología en la actualidad.
La psicofarmacología, como hemos visto, no es solo una sucesión de moléculas; es el reflejo de un cambio profundo en la ideología psiquiátrica. La década de 1970 marcó un punto de inflexión crucial: ante la frustración por las limitadas expectativas terapéuticas del psicoanálisis, una masa crítica de profesionales giró hacia una orientación biológica, buscando en la bioquímica cerebral una esperanza renovada para sus pacientes.
Aunque el predominio biológico se ha mantenido firme durante los últimos 20 años, la psiquiatría moderna ha evolucionado hacia un abordaje biopsicosocial. Este enfoque multidisciplinario reconoce que las tendencias psicológicas y sociales no desaparecieron con la llegada de los fármacos, sino que deben integrarse para una comprensión total del ser humano.
Pero aún tenemos importantes retos para el futuro ya que existe una dificultad real para desarrollar fármacos con mecanismos verdaderamente innovadores. Y, al mismo tiempo, es necesario realizar estudios objetivos para mejorar el uso a largo plazo de las sustancias actuales.
En última instancia, la hegemonía de la biología que hoy damos por sentada no tiene un cheque en blanco; su supervivencia está ligada, sin remedio, a su aptitud para cumplir por fin con las expectativas y promesas que creó hace ya décadas. El fin último no es solo suprimir síntomas, sino restaurar en el paciente lo que la enfermedad le ha arrebatado, que es, fundamentalmente, el poder de experimentar y vivir la vida en toda su plenitud.
Un nuevo deporte: Surfistas de serotonina.
Referencias principales
Eguíluz Uruchurtu I. Historia de la psicofarmacología. En Tratado de Psicofarmacología. Ed Medica Panamericana. 2010.
Alonso J.R. Historia del cerebro. La década prodigiosa de los psicofármacos. Editorial Guadalmazan. 2019: 597-602.
López-Muñoz F. La “década de oro” de la psicofarmacología (1950-1960): Trascendencia histórica de la introducción clínica de los psicofármacos clásicos. Psiaquiatris.com. 2000; 4(3).
Laín Entralgo P. Historia de la medicina. Barcelona. Salvat, 1979.
López-Muñoz F, Álamo c. Historia de la neuropsicofarmacología. Madrid: Eurobook. 1998.
Deja un comentario